2019年末,一种可怕的不明原因肺炎在中国武汉迅速传播,当时的医院病床上挤满了越来越多需要呼吸机的患者,专家们起初都以为这是一种单纯的肺部疾病。
几个月后,当第一波新冠大流行袭击美国东海岸时,临床医生们都预估,患者的症状将主要表现为呼吸系统问题,严重时需要借助呼吸机。
但是,哈佛医学院的Haytham Kaafarani——他是麻省总院的创伤外科医生和重症护理医师——和他的同事们注意到,出现肠道并发症的新冠患者意外激增,他们恶心、食欲不振,甚至严重肠梗阻,经常因此而需要胃肠道外科医生参与会诊。
时至今日,全球已有超过1亿人感染了新冠病毒,而且人数还在不断增加。其中,因肺损伤致死的病例已超过300万。但是,庞大的感染群体显示,病毒危害的远不止呼吸系统,它还能引发头痛、腹泻等全身症状。如今,我们可以确定一件事,那就是新冠感染确有肺外症状,新冠病毒确实会导致除肺以外的广泛损伤——这是一年多前我们所不知道的。在过去一年半的时间里,世界各地的研究人员发现了感染者的血液、心脏、肾脏、肠道、大脑和身体其他许多部位的各种症状。一些研究表明,近三分之一的新冠病毒感染者会出现肺外症状,而在危重病患中,这一比例能达到三分之二以上。
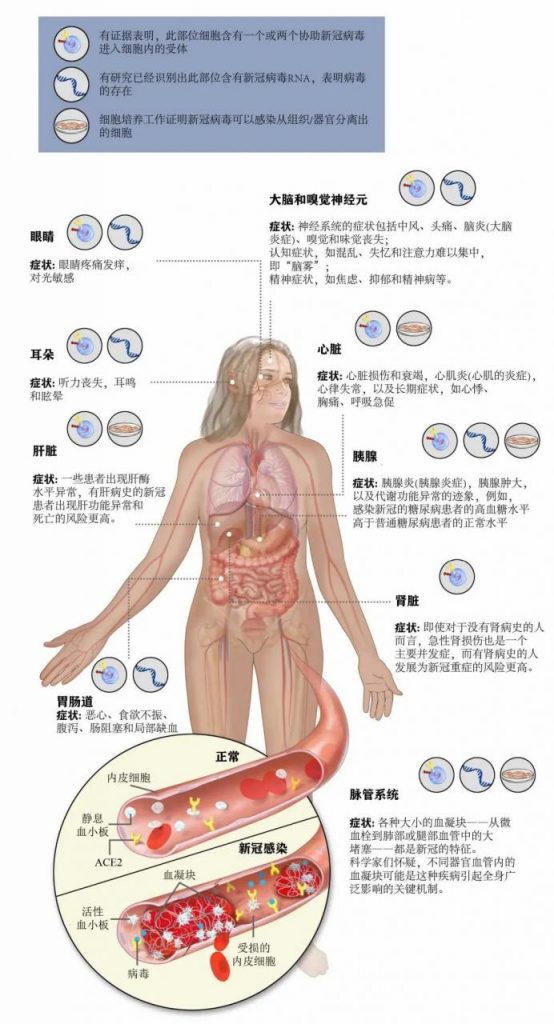
除了揭示新冠病毒对体内的损伤情况外,患者评估、尸检调查以及对人体细胞和组织的实验也提供了线索,让我们探究这些并发症可能产生的机制。单细胞测序分析显示,细胞表面广泛存在的受体ACE2和TMPRSS2有助于新冠病毒进入人体细胞。用PCR技术则发现,多种组织中都存在着新冠病毒RNA,说明病毒可能感染了呼吸系统以外的细胞,尽管这种感染的直接证据尚不完整。而另一种可能导致全身并发症的原因就是感染引发的免疫反应失控和凝血。(图1)
图1. 新冠病毒对全身各器官组织的影响。
凝血危机
无论大小,血栓都是COVID-19最常见的并发症之一。在疫情早期,来自中国、法国和意大利等国家的ICU患者的报告显示,在患者的肺部和腿部存在大血管堵塞现象。一些研究表明,将近一半的危重病人最终都会出现血栓。后来又有研究发现,许多新冠患者在肺部的小动脉和毛细血管以及心脏、肾脏、大脑和肝脏等其他器官的血管中也出现了血栓。此外,研究者们还在新冠重症患者体内发现了高水平的D-二聚体,这是一种指示存在血凝块的蛋白质片段。
目前,血栓形成的原因尚不清楚。麻省总院的血液学家、哈佛医学院的助理教授Hanny Al-Samkari指出,利用病人样本,研究人员找到了一些线索,表明新冠病毒可能通过细胞表面的ACE2受体直接感染血管内皮细胞和血小板(这两者为血液凝集成块的成分)。不过,凝血过程也可能是由适应不良和失控的免疫反应引起的。总之,血栓并不是一个单一事件。
此外,无论是由病毒直接作用还是炎症所致,新冠感染者的一个主要特征是脉管系统收到损害,由此导致的血管功能障碍(称为内皮病变)可引起凝血。研究受新冠病毒影响的各种器官,也发可现内皮病变是新冠病毒病的主要表现。例如,感染者的心脏就表现出血管炎以及内皮细胞损伤和功能障碍等主要症状。
随着越来越多的新冠患者出现凝血问题,研究人员展开临床试验,以评估血液稀释剂的治疗效果。一项国际合作启动了三项此类试验:REMAP-CAP、ACTIV-4和ATTACC。但是,目前得到的结果让每个人都感到意外。人们习惯性的认为,出血和凝血是“非此即彼”的互补关系,但事实并非如此——试验的中期结果(包括来自世界各地300家医院的1000多名患者的数据,尚未经过同行审查)显示,血液稀释剂也许会增加重症新冠患者大出血的可能性,导致更糟糕的结果;但同时,它又可以减少中症病患(住院但未入ICU)的并发症。这说明,起码在症状较轻的COVID-19病例中,防止血栓形成有助于阻止更严重的问题,但是存在一个阈值,当患者的血管已经受损并充满了血栓时,使用血液稀释剂将更容易引起出血,危及生命。当然,观察到血液稀释剂可以阻止轻症新冠病例的病情恶化,也在某种程度上说明新冠病毒致病的一个重要方式可能与凝血有关。
肾损伤
COVID-19与肾功能之间的联系在疫情早期就受到了关注。当世界各地的ICU开始供不应求时,来自各国的报告很快就显示,慢性肾病患者和那些需要透析或肾移植的患者都因为感染了新冠病毒而面临着更高的恶化和死亡风险。
医生们还发现,急性肾损伤是新冠重症患者的一个主要并发症,即使对那些没有肾脏疾病史的患者来说也是如此。一些早期的观察研究报告称,有多达三分之二的新冠住院患者出现了肾脏相关并发症,其中大多数处于轻微至中度症状(血液或尿液中蛋白质含量超标则提示肾脏损伤)。但是,也有某些患者经历了严重的肾损伤而不得不进行透析;还有另一些病例的死亡可能性升高了。
目前,科学家们仍在研究新冠病毒影响肾脏的机制。尸检报告显示,在患者的肾小管(一种肾脏结构,可以清除体内多余的液体、盐和其他废物)中存在凝血、炎症以及病毒RNA的迹象。还有研究在患者尿液中检测出了新冠病毒刺突蛋白,表明病毒可能直接感染了尿路细胞。当然,这些证据仍处于初步阶段,瑞典林雪平大学和瑞典卡罗林斯卡学院的肾病学家Annette Bruchfeld教授认为,病毒的直接和间接影响会与遗传等易感因素共同起作用。
目前尚不清楚与COVID-19相关的肾脏并发症是否会发展为慢性疾病。虽然这类并发症可能导致死亡,但是这并不意味着如果你活下来,就一定会成为慢性透析患者。并发肾损伤会有什么长期影响,我们现在还不清楚。
胃肠道并发症
在疫情开始的最初几个月里,医生们就发现了COVID-19可能损伤肠道的初步迹象。一项包括4000多名患者(大部分来自中国)数据的早期荟萃分析(一种对以往的研究结果进行系统的定量分析的研究方法)发现,胃肠道症状——包括食欲不振、腹泻、恶心——的总发生率约为17%,并且胃肠道问题在新冠重症患者中似乎更为常见。
去年春天,Kaafarani和同事们在麻省总院第一次注意到出现上述并发症的新冠患者数量增加。他们立刻展开了一项研究,评估这种趋势是COVID-19的一种独特表现还是危重症疾病的普遍反应。为此,他们选取了2020年3月和5月住进ICU的新冠患者与因急性呼吸窘迫综合征(ARDS,疫情暴发之前发现的呼吸衰竭的类型)入院的患者,比较了两者发生肠道问题的比率。他们记录了这些病人的肠道阻塞和肠梗阻等症状,以及肠道运动问题。研究结果令人震惊——在重症新冠患者中,胃肠道并发症的发生率为74%,几乎是没有感染新冠病毒的ARDS患者(37%)的两倍。这样的结果让研究人员越发相信,可能由某种特殊原因导致了新冠患者出现胃肠道并发症。
新冠病毒如何对肠道产生影响?这仍一个悬而未决的问题。但一些证据表明,病毒的直接作用可能是一部分原因。例如,研究发现新冠患者胃肠道细胞中的ACE2受体水平通常很高。此外,科学家们还在患者的粪便和胃肠道组织样本中发现了新冠病毒RNA。
新冠病毒是否在胃肠道中复制,还有待证实。但值得一提的是,科学家们在新冠患者的肠道中检测到了新冠病毒的信使RNA(指导构建蛋白质的基因序列串),这似乎可以佐证新冠病毒确实在肠道里进行过复制。
根据Kaafarani的说法,对新冠患者胃肠道组织的初步检查也显示出一些凝血的迹象,特别是在肠道下方的小血管中,而这可能会阻碍进入肠道动脉的血液流动。就目前来看,凝血作用和病毒直接作用都可以解释COVID-19对胃肠道的影响,相信在未来的几年里,研究人员们一定会找出这背后真正的因果关系。
多器官疾病
研究表明,新冠病毒对身体其他部位也存在着影响。例如在心脏中,新冠病毒与心脏损伤和衰竭有关;在大脑中则会引发中风、癫痫和感觉障碍等问题。此外,研究人员还发现新冠患者的眼睛、耳朵和胰腺等器官也受到损害。
与脉管系统、肾脏和胃肠道的问题一样,目前我们还不清楚这些症状是源自新冠病毒的直接感染,还是由炎症或凝血作用等间接影响造成的。总之,迄今为止,除肺部以外的身体大部分器官被新冠病毒直接感染的证据有限,因此新冠患者身上发生的大部分损伤很有可能是感染的结果,而不是病毒本身的作用。
随着研究的不断继续,越来越多的发现将有助于引导对COVID-19各种症状的治疗方法——无论是针对感染的急性期,还是目前所知甚少的长期感染。目前的一些发现已经带来了新的治疗方法,比如上文提到的血液稀释剂,专家指南也随之做出了相应的修改。
不过,仍有许多悬而未决的问题,尤其是关于COVID-19的长期影响。这也正是令人沮丧的地方,我们现在掌握的东西还远远不够协助我们从长远上帮助病人——我们不知道的事情还是太多了。